Taches brunes

Il existe différents types de taches brunes : lentigos, mélasma, hyperpigmentation post-inflammatoire, kératoses séborrhéiques, etc. Chaque type de tache a une cause et donc un traitement spécifique. Toute tache brune qui évolue (augmentation de taille, modification de la couleur ou de la forme) doit faire évoquer un mélanome.
⚠️ Tache brune suspecte
Une tache brune hétérogène, qui s’étend, change de couleur ou de forme, est toujours suspecte d’un cancer grave de la peau : le mélanome.
👉 Un avis dermatologique est indispensable avant d’envisager tout traitement.
Les lentigos solaires (lentigines actiniques)
Ce sont des taches brunes claires, bien limitées, généralement de petite taille, mais pouvant s’étendre et former de larges plages pigmentées sur les zones exposées au soleil : visage, dos, bras, jambes.
- Les lentigines diffuses du haut du dos et des épaules sont souvent la conséquence d’un coup de soleil sévère avec desquamation.
- Elles apparaissent généralement dès 25 ans et se multiplient avec le temps et l’exposition solaire.
- Elles sont bénignes dans l’immense majorité des cas.
⚠️ Cas particulier (rare) :
Le lentigo atypique ou mélanome de Dubreuilh se caractérise par :
- une évolution rapide,
- des bords irréguliers,
- une couleur inhomogène.
➡ La prise en charge est alors chirurgicale, avec marges de sécurité.
Traitements possibles
- Cryothérapie (azote liquide)
- Laser pigmentaire Q-switched : plus efficace et sécuritaire, permet de traiter un grand nombre de lésions.
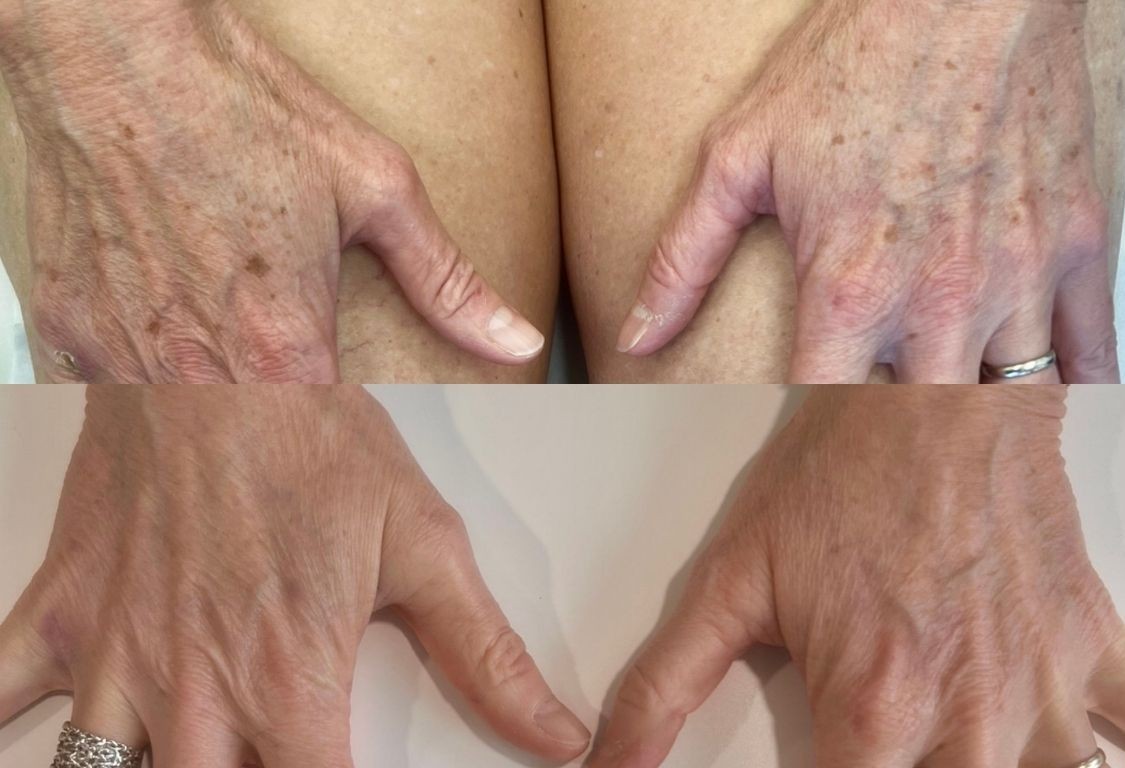
Le mélasma (masque de grossesse)
Il s’agit de taches brunes étendues, souvent symétriques, en « carte de géographie », localisées sur :
- les joues
- le front
- la lèvre supérieure
- parfois les bras
Il touche principalement les femmes (9 cas sur 10) à partir de 25 ans.
- Il peut apparaître pendant la grossesse (≈ 20 % des cas).
- Il est souvent plus marqué en été et s’atténue en hiver.
⚠️ Il est extrêmement photosensible : une exposition solaire de quelques minutes peut suffire à déclencher ou aggraver ou faire réapparaître les lésions.
Protection solaire = indispensable ++
Le mélasma est déclenché et aggravé par :
- les UVB,
- les UVA,
- la lumière visible (bleue).
👉 Un SPF50+ classique n’est pas suffisant.
Il faut associer :
- protection physique (chapeau, éviter le soleil direct, même derrière une vitre)
- crème solaire anti-taches avec protection UVA + UVB + lumière visible, idéalement teintée.
Traitement de référence
- Protection solaire stricte
- Crème dépigmentante
Le trio de Kligman (hydroquinone + hydrocortisone + acide rétinoïque) est le traitement de référence.
- Application le soir pendant plusieurs mois
- Traitement irritant → adaptation selon la tolérance
- Contre-indiqué pendant la grossesse
⚠️ Les lasers et peelings sont réservés aux échecs, avec prudence, en raison du risque d’hyperpigmentation post-inflammatoire.
👉 La protection solaire doit être poursuivie à vie.
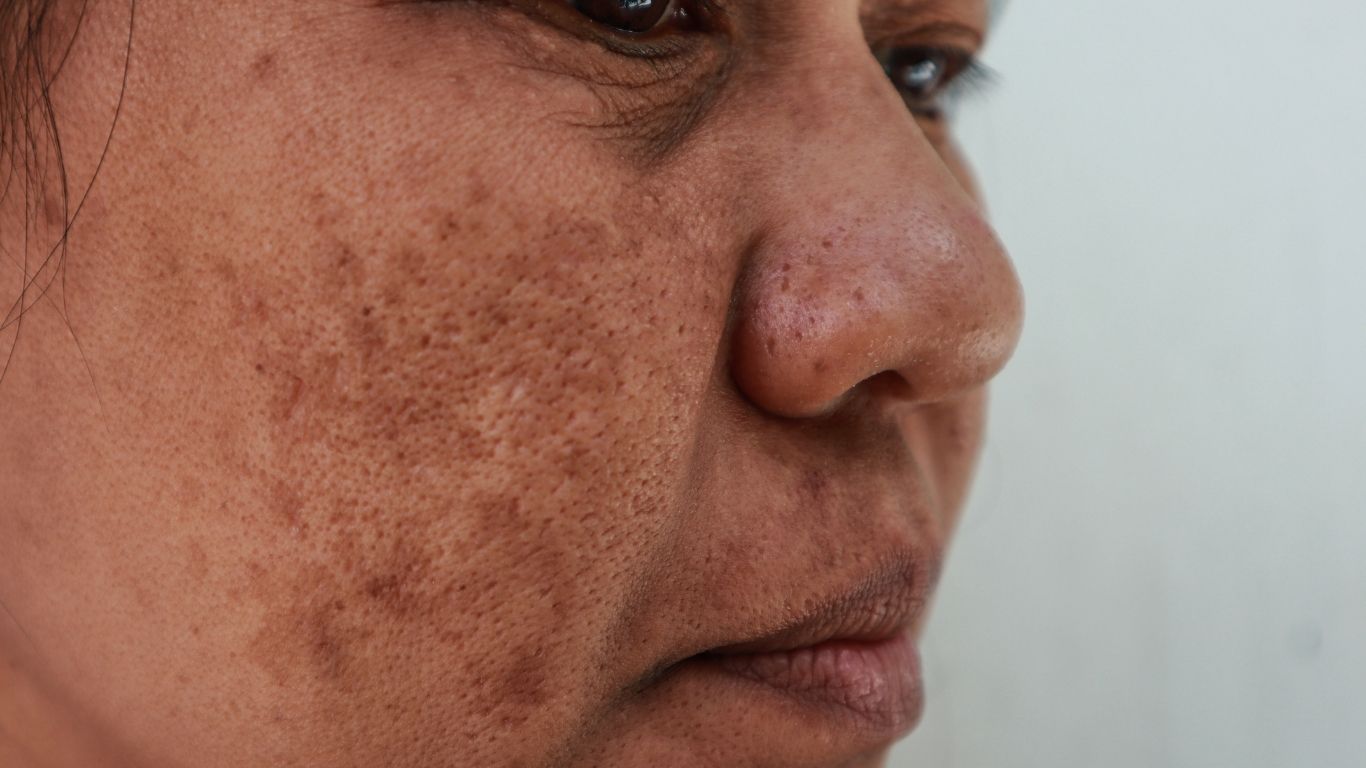
La pigmentation post inflammatoire
Elle survient après une inflammation de la peau, liée à :
- un traumatisme (brûlure, plaie, suture, laser, cryothérapie)
- une dermatose inflammatoire (acné, eczéma, lichen plan…)
- Plus fréquente chez les phototypes III à V
- Aggravée par l’exposition solaire
- Peut disparaître spontanément en quelques mois ou années, mais parfois persister
Prévention
- Éviter toute manipulation ou traumatisme cutané
- Protéger strictement du soleil toute lésion inflammatoire (rouge)
Traitement
- Patience indispensable
- Crèmes dépigmentantes (duo ou trio de Kligman)
- Laser pigmentaire à très faible fluence (avec risque de réaggravation)
👉 Protection solaire SPF50+ UVA + UVB + lumière visible, voire protection mécanique (vêtement, pansement).

Les kératoses séborrhéiques
Lésions bénignes, fréquentes, rugueuses ou verruqueuses, d’aspect très variable :
- plates ou épaisses
- couleurs : blanc, rose, jaune, marron, noir
- Localisation fréquente : tronc, dos, plis, visage, parfois les membres
Apparition progressive dès 30 ans
- Souvent familiales
- Non contagieuses, parfois prurigineuses
Traitement
- Cryothérapie (azote liquide)
- Laser CO2 en cas de volumineuses lésions
- Laser pigmentaire en cas de lésions de petite taille étendues
⚠️ De nouvelles lésions peuvent réapparaître après traitement : il n'existe pas de traitement préventif.

⚠️ Le mélanome
Cancer cutané fréquent et potentiellement très grave, pouvant toucher des adultes jeunes (dès 20ans).
Facteurs de risque
- Exposition répétée aux UV
- Coups de soleil
- Cabines UV (formellement déconseillées) +++
- Antécédents familiaux de mélanome
Signes d’alerte : règle ABCDE
Grain de beauté (naevus) ancien ou nouveau, situé sur n'importe quelle zone de la peau (de la tête aux pieds) et qui présente :
- Asymétrie
- Bords irréguliers
- Couleurs multiples
- Diamètre > 6 mm
- Evolution rapide
➡️ Signe du « vilain petit canard » : un grain de beauté différent des autres.
De manière générale, un grain de beauté qui apparaît, change de forme ou de couleur nécessite un examen médical rapide (médecin généraliste si dermatologue non disponible)
⚠️ Le mélanome est une urgence médicale : exérèse chirurgicale rapide avec marges de sécurité.


Noter la présence de multiples lentigines autour, témoins d'une exposition solaire importante par le passé


Noter ici aussi la présence de plusieurs lentigo autour, témoins de l'exposition chronique aux UV

Noter aussi la présence de lentigines témoins d'exposition solaire intense.
